2. DIVERSITY IN HEALTH CONGRESS 2023

Vielfalt braucht Vielfalt. Vielfalt braucht Kooperation.
Bis zu 450 Gäste waren am 28. Februar und 01. März zum 2. DIVERSITY IN HEALTH CONGRESS einer erlesenen Runde aus 21 Referent:innen und ebenso vielen vor-Ort Gästen virtuell zugeschaltet. Aus verschiedenen Disziplinen im Gesundheitswesen kommend, vereinte die erfahrenen Expert:innen auf der Studiobühne im BASISLAGER Coworking in Leipzig die Mission, Diversität in der Gesundheitsversorgung gleichwertig zu inkludieren. Während einer erwartungsgemäß vielfältigen Agenda wurde konstruktiv kritisch über die alltägliche, (sozial-)medizinische Behandlung und Beratung von Frauen, trans* Personen, Migrant:innen, behinderten und armen Menschen gesprochen – stellvertretend aus Sicht der zu Versorgenden und mit dem Blick von Kosten- und Leistungsträgern.

„Vielfalt braucht Vielfalt. Vielfalt braucht Kooperation.“ Mit diesen Worten und einem Appell für ein gemeinsames Ziel eröffnete Dr. Gertrud Demmler (Vorständin, SBK Siemens-Betriebskrankenkasse) den Kongress. Sie betonte, wie wertvoll viele Sichtweisen und Ebenen sind. Diese zu verbinden und bestmöglich in Versorgungsstrukturen einzubringen, ist für eine nachhaltig erfolgreiche Transformation des Gesundheitswesens, in der wir uns derzeit befinden, nötig.
Im Verlauf des Kongresses ließen die Beiträge, der gemeinsame Erfahrungsaustausch und leidenschaftliche Diskussionen zur meist diskriminierenden, exklusiven Situation marginalisierter Gruppen in unserer Gesellschaft durchgehende Kernaspekte erkennen. Dazu zählen insbesondere bedarfsorientierte Versorgungsangebote sowie die Schulung von Diversitätskompetenzen. Diversität in Gesundheitsprofessionen, Interdisziplinäre Zusammenarbeit und Vernetzung standen ebenso im Fokus. Von allen Seiten wurden zudem Änderungen auf struktureller und politischer Ebene gefordert. Darüber hinaus unterhielten sich Referent:innen und Auditorium über Die Bedeutung von Sensibilität, partizipative Forschung, Digital Health sowie präventive und nachhaltige Versorgungsansätze. Die aktive Arbeit an diesen Querschnitthemen ermöglicht integrierte Diversität und damit eine gleichwürdige Teilhabe aller.
Die drei Moderator:innen Ilka Dekan (li.), Judith Israel (re.) und Martin Blaschka (mi.) freuen sich persönlich und als Organisator:innen (INNO3) über den bereichernden, interprofessionellen und interkulturellen Dialog vor Ort und virtuell. Die Entwicklung von Diversität im Gesundheitswesen möchten sie auch gern 2024 mit einer dritten Auflage des DIVERSITY IN HEALTH CONGRESS weiter begleiten.
2023 wurde der 2. DIVERSITY IN HEALTH CONGRESS durch INNO3, die Juniorprofessur Health Economics and Management der Universität Leipzig, die SBK Siemens-Betriebskrankenkasse und das WIG2 Institut veranstaltet.

Bedarfsgerechte Versorgung
Für ein diverseres Gesundheitswesen ist eine Versorgung grundlegend, welche die spezifischen Bedarfe aller Patient:innen individuell berücksichtigt. Während der beiden Kongresstage schilderten die vortragenden Expert:innen aktuelle Versorgungssituationen verschiedener Randgruppen, veranschaulichten Defizite anhand konkreter Beispiele und zeichneten erste Ideen zur Lösung derzeitiger Probleme.
Mari Günther (Fachreferentin für Beratungsarbeit und Gesundheitsversorgung, Bundesverband Trans*) referierte über die vielfältigen Identitätskonzepte von trans* Personen. Deren Erleben wurde bisher mit einer psychischen Erkrankung gleichgesetzt und primär im Kontext des starren Zweigeschlechtermodells unter dem Motto „entweder – oder“ gesehen. Dieser missverständliche, diskriminierende Grundton und die Pathologisierung des Queer-seins belasten sowohl die psychische als auch die physische Gesundheit von trans* Personen und müssen einer neuen Haltung weichen. Die sehr unterschiedlichen Identitäten und Empfindungen von trans* Personen dürfen nicht in Frage stehen. Erwachsene sowie junge trans* Menschen und ihre Familien müssen ernst genommen und darauf basierend bedarfsgerecht behandelt werden. Der Anspruch auf Selbstbestimmung, insbesondere im Hinblick auf eine eigenverantwortliche, nicht fremdbestimmte Entscheidung für oder gegen eine Transition wurde zum Beginn des Kongresses auch von Tessa Ganserer (Mitglied des Deutschen Bundestages, Bündnis 90/Die Grünen) während ihrer Keynote als existenzielles Recht eingefordert.
Geschlecht und Sexualität sowie Sozialstatus und weitere Einflussfaktoren prägen auch das vorurteilige Image von sexuell übertragbaren Krankheiten (STI), wie z. B. Chlamydien oder HIV. Dr. Viviane Bremer (Fachgebietsleiterin für HIV/AIDS, sexuell oder durch Blut übertragbare Infektionen, Robert Koch-Institut) gab dazu einen Überblick. Sie machte deutlich, dass oftmals mehrfach stigmatisierte Betroffene versuchen, der nicht selten diskriminierenden Konfrontation mit Ärzt:innen aus dem Weg zu gehen. Daraus resultiert eine schlechte Versorgungssituation, gleichwohl eine gute Behandlung enorm wichtig ist, um weitere Übertragungen von Krankheiten zu verhindern.
Lücken in der Versorgung von Frauen standen zum Impulsvortrag von Andrea Galle (Vorständin, BKK VBU) im Fokus. Nach wie vor wird das Problem, dass Medikamente bei Frauen anders als bei Männern wirken, noch nicht umfänglich in Angriff genommen und stellt für Frauen weiterhin ein Gesundheitsrisiko dar. Gleiches gilt für geschlechtsspezifisch unterschiedliche Symptomatiken bei verschiedenen Krankheiten – ein markantes Beispiel hierfür ist der Herzinfarkt. Da die Symptome und das Krankheitsbild anhand männlicher Organismen beschrieben werden, wird ein Herzinfarkt bei Frauen seltener bzw. nicht so schnell erkannt und kann folglich nicht mit der gebotenen Eile behandelt werden. Auch im Alltag bleiben Frauen mit Verhütungsthemen und Vorsorgemaßnahmen wie z. B. dem Schutz vor Gebärmutterhalskrebs durch eine Impfung gegen HPV-Vieren – welche von Männern und Frauen übertragen werden können – zumeist allein unter sich. Seitens der Gesundheitswirtschaft haben sich allerdings europaweit junge Startups dem Thema Frauengesundheit angenommen und bieten bereits verschiedene, digitale Gesundheitsbegleiter zur Prävention und therapiebegleitend an. Hana Besbes (Investment Professional & FemTech Expertin, heal.capital) sprach über Startups im Bereich Womens Health in Europa. Außerdem waren zwei junge Womens Health-Unternehmen zu Gast und präsentierten ihre Lösungen.
Meschen mit schweren Behinderungen sind besonders auf Behandlungskonzepte angewiesen, die ihren komplexen Bedarfen entsprechen. Die Versorgung, Diagnostik und medizinische Behandlung ist u. a. durch das heraus- und auffordernde Verhalten und die Kooperationsfähigkeit der Patient:innen sehr aufwändig, zeit- und kommunikationsintensiv, schilderte Dr. med. Verena Szczerba (Assistenzärztin, Klinik für Inklusive Medizin am Evangelischen Krankenhaus Hagen-Haspe). Inklusive Leistungen brauchen daher im Krankenhaus eine eigene Fachabteilung und speziell geschultes Personal. Die dafür nötigen Kosten, moniert Szczerba, werden über das aktuelle Finanzierungssystem (DRG-System) nicht angemessen abgebildet und müssen über andere Träger, wie z. B. Stiftungen finanziert werden.
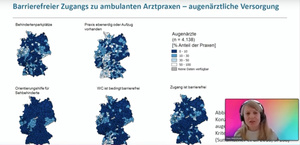
Im stationären und ambulanten Bereich ist der barrierefreie Zugang zu Versorgungsangeboten sehr wichtig. Das WIG2 Institut hat die Erreichbarkeit und Barrierefreiheit in ambulanten Einrichtungen am Beispiel haus- und augenärztlicher Praxen in Deutschland untersucht. Dr. Ines Weinhold (Geschäftsführerin, WIG2 Institut) gab einen Einblick in die Versorgungsforschung. Sie erläuterte, dass bisher keine standardisierte Datengrundlage zur objektiven Bewertung der Barrierefreiheit in Praxen für Deutschland zur Verfügung steht. Erste Analysen von Informationen aus freiwilligen Aussagen von Praxen deuteten im Jahr 2018 jedoch auf massive Einschränkungen beim Zugang zur Gesundheitsversorgung hin. Laut Teilhabebericht der Bundesregierung aus dem Jahr 2021 besteht dieser bedenkliche Zustand auch weiterhin. Mit bundeseinheitlichen Festlegungen zur Definition von Barrierefreiheit und zur systematischen Datenerhebung im ambulanten Bereich sind jedoch erste, vorbereitende Schritte zur Sicherstellung eines gleichwertigen Zugangs getan.
Zu einer weiteren Randgruppe im Gesundheitssystem gehören von Armut betroffene Menschen. Der Kausaleffekt „Armut macht krank. Krankheit macht arm.“ wurde von Prof. Dr. Gerhard Trabert (Gründer und Vorsitzender, Armut und Gesundheit in Deutschland e. V.) kurz und bündig erläutert: Bei allen Krankheiten, auch bei psychischen, weisen Arme eine höhere Prävalenz auf. Auch die Mortalität ist bei ihnen höher. Auf der anderen Seite besteht die Gefahr des sozialen Abstiegs, wenn Menschen ernsthaft erkranken. Das dem in einem reichen Land wie Deutschland so ist, ist nicht hinnehmbar, meint Trabert. Jede:r in unserem Gesellschaftssystem hat das Recht auf Gesundheitsversorgung. Dementsprechend braucht es niederschwellige Angebote dort, wo die Betroffenen sind. So z. B. die von Trabert mit ins Leben gerufene Poliklinik ohne Grenzen und die mobilen Praxen, u. a. für Obdachlose, in Mainz. Diese Maßnahmen sind jedoch als Reintegration in das Gesundheitssystem zur medizinischen Versorgung und sozialen Beratung zu verstehen. Sie dienen keinesfalls einer erneut stigmatisierenden und diskriminierenden Armutsmedizin.
Auch Personen mit migrantischem Hintergrund haben eine höhere Gesundheitsgefährdung und einen schlechteren Gesundheitsstatus – z. B. werden Präventivmaßnahmen weniger angenommen, die Impfquote ist niedriger und das Risiko für Adipositas und Infektionskrankheiten höher als bei Nicht-Migrant:innen. Aufgrund der großen Bedeutung dieser Gruppe als sehr wichtige, wertvolle Humanressource mit einem hohen Potenzial für Wirtschaft, Weiterentwicklung und Innovation in Aufnhame- und Herkunfstgesellschaften sollte deren Gesundheit und Bildung nachhaltig gefördert werden, betonte Ramazan Salman (Gründer, Ethno-Medizinisches Zentrum e.V.). Dafür folgen Konzepte zur Unterstützung von Migrant:innen ebenfalls dem Leitbild der respektvollen, gleichwürdigen und nachhaltigen Eingliederung in die Regelversorgung – zwei Projekte, die sich durch interprofessionelle Vernetzung außerhalb des Gesundheitssystems als überbrückende Initiativen neu aufgestellt haben, wurden vorgestellt. Im Refudocs-Projekt engagiert sich Dr. med. Mathias Wendeborn (Gründer, REFUDOCS Verein medizinischer Versorgung von Flüchtlingen, Asylsuchenden und deren Kinder e.V.) für einen besseren Zugang zum Gesundheitssystem für Geflüchtete und Schutzsuchende. Dem „Triple A + Q“-Prinzip entsprechend soll Gesundheitsversorgung für alle erreichbar (Accessability), verfügbar (Availability), angemessen (Adequacy) und qualitativ gleichwertig sein (Quality). Da dieser Grundsatz für geflüchtete und schutzsuchende Personen oftmals nicht gewährleistet ist, versucht Refudocs vor Ort frühzeitig und kosteneffizient zu zu versorgen – z. B. mit Popup-Praxen, in denen Ärzt:innen, Dolmetscher:innen und sozial Beratende zusammenarbeiten. Mit vielfältigen Programmen zur transkulturellen Bildung wird das MiMi-Konzept – „Mit Migrant:innen für Migrant:innen“ – bereits an zahlreichen Stellen erfolgreich angewendet.
Diversitätskompetenzen bei Betroffenen und Unterstützenden entwickeln
Das Gesundheitsprojekt MiMi schult gezielt gut gebildete Migrant:innen auf verschiedenen Gebieten. Nach der zertifizierten, hochwertigen Ausbildung können diese als sogenannte Mediator:innen in MiMi-Programmen arbeiten und sind in Lage erworbene Gesundheitskompetenzen in ihren Communitys weiterzuvermitteln. Diese transkulturellen Bildungsformate für migrationssensible Prävention und Gesundheitsförderung werden deutschlandweit mit Kooperationspartnern vor Ort durchgeführt. Ein Beispiel ist die Rehabilitation von Kindern und Jugendlichen – hier unterstützen sprachlich diverse Mediator:innen junge, migrantische Reha-Patient:innen und deren Familien u. a. bei der Antragsstellung. Prof. Dr. Matthias Bethge (Rehabilitation und Arbeit, Universität zu Lübeck) stellte das Projekt vor. Das Grundprinzip von MiMi wurde über das Ethno-Medizinisches Zentrum von Salman initiiert. Beim 2. DIVERSITY IN HEALTH CONGRESS betonte er mehrfach wie wichtig es ist, eine Brücke zwischen Migrant:innen und dem Gesundheitssystem durch Bildung zu schlagen – für Integration und Teilhabe in einem gemeinsamen System. Auf diesem Weg entstanden Projekte zur zahnmedizinischen Selbstfürsorge, Aufklärungsformate zum Thema Impfen, Intensivkurse zur transkulturellen Diagnostik in der Psychiatrie, Gruppenveranstaltungen für migrantische Diabetes-Erkrankte gemeinsam mit Ärzt:innen in hausärztlichen Praxen und viele mehr. Am Nachmittag des ersten Kongresstages fand vor Ort ein exklusiver Workshop statt. Salman bot den Teilnehmer:innen die Möglichkeit, transkulturelle Bildung mit Blick auf die eine Position und die eigene Organisation zu diskutieren und weiterzuentwickeln.
Die Förderung von Sprache, Bildung und Gesundheit durch niederschwellige Angebote sieht auch Wendeborn als grundlegend wichtig für eine erfolgreiche Integration von Migrant:innen. Auf der anderen Seite müssen sich jedoch auch Gesundheitsprofessionelle, also Leistungs- und Kostenträger in kulturübergreifenden Gesundheitskompetenzen für ein gleichwürdiges Miteinander auf Augenhöhe weiterbilden, so Salman. Eine Ausbildung im Gesundheitsbereich mit mehr Human- und Sozialmedizin fordert Trabert zur inklusiven Versorgung von Armen.
Geschlechtersensible Medizin wird während des Medizinstudiums in Deutschland zwar als relevant eingeschätzt, hat aber bisher noch keinen verbindlichen, einheitlich gestalteten Platz in den Curricula gefunden. Nur vereinzelt wird das Thema z. B. in der Lehre an der Universität Greifswald, der Charité Berlin und der Universität Bielefeld besprochen. Die studentische Initiative „Geschlecht in der Medizin“ versucht das zu ändern und engagiert sich deutschlandweit in studentischen, dezentral organisierten, lokalen Arbeitsgruppen. Moritz Roloff (li.) und Sebastian Paschen (re.) (Gründer, studentische Initiative „Geschlecht in der Medizin“) setzen sich als Medizinstudenten der Universität Greifwald und Projektinitiatoren dafür ein, dass Geschlechtersensibilität und Diversität in der Ausbildung bundesweit fest verankert werden. Am zweiten Kongresstag brachten sie zahlreiche Beispiele aus Pharmakologie und Immunologie mit, die gegen die bisher fast ausschließlich von Männern abgeleitet Medizin und für mehr Diversität sprechen.
Einen professionell geschulten Blick auf biologische und soziale befürworten auch Ganserer und Günther. In diesem Zuge ist es nötig, das Erleben trans*geschlechtlicher Personen in die Lehrpläne der verschiedenen Gesundheitsberufe als festgeschriebenen Bestandteil aufzunehmen. Durch intensive Akzeptanz- und Aufklärungsarbeit bereits während der Ausbildung, erläutert Ganserer, können Vorurteile bzw. Unkenntnis abgebaut und Diskriminierungen Queerer aufgelöst werden. Seitens Politik macht der noch umzusetzende queere Aktionsplan der Bundesregierung Hoffnung für die Zukunft, ergänzt Bremer während einer Diskussionsrunde.
Diversität in Gesundheitsprofessionen bringen und fördern
Neben einem aktiven trans*geschlechtlichen und -kulturellen Wissenstransfer bedarf es auch der aktiven Einbindung diverser Menschen in Gesundheitsprofessionen – mit den Worten von Günther: „Umso queerer die Versorgung, umso besser!“ Auch die bereits zum 1. DIVERSITY IN HEALTH CONGRESS besprochene Position von Frauen auf Führungsebenen ist bis heute bei Weitem nicht gerecht und ausdiskutiert. In den Vorstands-, Verwaltungsgremien der Organisationen im Gesundheitswesen sind weiterhin zu viele Männer vertreten. Leicht optimistisch vermerkte Galle (li.), dass Frauen und Männer in den Gremien zukünftig zu je min 40 % vertreten sein müssen. Dem fügte sie hinzu, dass es auch „gern mehr als 40 % Frauen“ sein dürfen. Auf der Kongressbühne erhielt Galle Unterstützung durch Cornelia Wanke (Unternehmenberaterin und Coach, WANKECONSULTING! und Vorständin) (re.) und Dr. Susan Niemeyer (Chief Transformation Officer, HMM Deutschland GmbH und Beirätin) (mi.) – beide in Führungspositionen und im Verein Healthcare Frauen. Sie stellten ihr gemeinsames Buch „Mission Possible – wie es gelingen kann, mehr Frauen in Führung zu bringen“ vor. Beide sprachen zu persönlichen Hintergründen und Erkenntnissen, die während der Buchentstehung für sie prägend waren.
Interdisziplinäre Zusammenarbeit und Netzwerken
Einen Rat, den die Buchautor:innen mitgeben mochten, zitiert Niemeyer mit dem Sprichwort, „Gemeinsam kommt man weiter“. Frauen sollen sich miteinander vernetzen und Ziele kooperativ verlogen. Galle empfiehlt darüber hinaus, in den Organisationsstrukturen der Gesundheitsbranche für alle Mitarbeiter:innen Durchlässigkeit zu schaffen – ohne Hierarchien, mit gleichwertiger Förderung von Führungs- und Fachpositionen. Dadurch können Kompetenzen nutzenstiftend zusammengeführt und ein attraktives Arbeitsumfeld für alle geschaffen werden. Auch mit Blick auf die Betroffenen kann deren Versorgung nur dann bedarfsorientiert, lückenlos und für alle Seiten effizient erfolgen, wenn alle Beteiligten in sektoren- und fachübergreifenden Netzwerken zusammenarbeiten. Interdisziplinäres Zusammenwirken wird von den Expert:innen während der Veranstaltung durchweg als Grundlage zur Inklusion von Randgruppen bestätigt.
Sensibilität als Voraussetzung
Unterstützende und Betroffene müssen sich vorurteilsfrei auf Augenhöhe begegnen. Ein gleichwürdiger, respektvoller und wertschätzender Umgang setzt Aufgeklärtheit und vor allem Sensibilität voraus, z. B. Sensibilität gegenüber diversen Geschlechtern, Migrant:innen sowie armen und behinderten Menschen. Dieses Feingefühl muss bereits ab der Ausbildung professionell vermittelt werden. Außerdem sollten auch die Empfänger:innen von Versorgungsangeboten ihre Bedarfe gut informiert und sensibilisiert erkennen, einordnen und einfordern können. Erst unter diesen Voraussetzungen wird eine Beratung und Behandlung, die den tatsächlichen medizinischen und sozialen Erfordernissen der Patient:innen individuell entspricht, erst möglich.
Sensibilität beginnt bereits bei der Sprache, so Galle. Dementsprechend sollten Wortwahl und Tonfall Diversität stets berücksichtigen. Für Trabert bedeutet das konkret, dass z. B. Arme nicht „sozial schwach“, sondern „sozial benachteiligt“ sind. Günther weist darauf hin, dass sich trans* Menschen nicht pauschal „im falschen Körper“ befinden und fordert eine geschlechtersensible Überarbeitung von Informations- und Kontaktmaterialien. Informationen zum Gesundheitssystem müssen außerdem in einfacher und der richtigen Sprache aufbereitet werden, damit sie von den Zielgruppen auch verstanden werden.
Eine gemeinsame Sprache sprechen – dieser Anspruch ist für Weinhold und Salman insbesondere bei der Definition von z. B. Begriffen und gemeinsamen Versorgungsstandards als Grundlage für interdisziplinäre Zusammenarbeit essenziell.
Strukturelle und politische (An-)Forderungen für ein inklusives Gesundheitssystem
Auf struktureller Ebene muss der Diskriminierung queerer Menschen laut Ganserer mit der Beseitigung herabwürdigender Gesetzte begegnet werden. Entsprechend unterstützt sie die Abschaffung des Blutspendeverbots für homosexuelle Männer. Ebenso muss das entwürdigende Transsexuellengesetz aufgehoben und dafür ein Selbstbestimmungsrecht bei Transitionen gesetzlich verankert werden. Eine geschlechtersensible Ausbildung in Gesundheitsberufen ist, mit dem von Bremer erwähntem Aktionsplan der Bundesregierung für Queere, auf den Weg gebracht.
Ganserer setzt sich zudem dafür ein, dass Kinderwunschbehandlungen nicht mehr nur bei Ehepaaren als Kassenleistung in Anspruch genommen werden können – eine diskriminierende, unzeitgemäße Regulierung, die auch Galle entschieden ablehnt.
Während der beiden Kongresstage ging es oft um die Notwendigkeit einer gleichwertigen, respektvollen Behandlung von Randgruppen innerhalb der Regelversorgung, ohne stigmatisierende, diskriminierende Sonderbehandlungen bzw. Versorgungslücken. In diesem Zusammenhang wurde insbesondere von Wendeborn und Szczerba kritisiert, dass das Gesundheitssystem per se auf volle Auslastung ausgelegt sei und keine Kapazitäten für die besonderen Bedürfnisse und Lebenssituationen von z. B. geflüchteten, schutzsuchenden und behinderten Menschen vorhält. Der reelle zeitliche, kommunikative und personelle Mehraufwand zur bedarfsorientierten (sozial-)medizinischen Versorgung marginalisierter Bevölkerungsteile ist in den derzeitigen Vergütungssystemen nicht standardmäßig vorgesehen.
Für einen leichteren Zugang für Migrant:innen zum Gesundheitssystem und zu Bildung hoffen Initiativen wie Refudocs und das Gesundheitsprojekt MiMi, dass deren Konzepte eine vorbildhafte Wirkung entwickeln und von staatlichen Organisationen übernommen werden. Insbesondere mit Blick auf den Versorgungsalltag ihrer Klient:innen fordern sie zudem vielfach den Abbau bürokratischer Hürden.
Trabert schlägt für die Reintegration armer Menschen in seinem Impulsvortrag neben Solidarisierung und Gendergerechtigkeit auch die Einführung einer Bürgerversicherung bzw. die Abschaffung des dualen Versicherungssystems vor. Die Finanzierung von Maßnahmen wie diesen wäre durch die Umverteilung des Reichtums in Deutschland möglich. Die politische Relevanz des Querschnittsthemas „Armut und Gesundheit“ müsse außerdem mit der Reaktivierung der gleichnamigen Arbeitsgruppe im Gesundheitsministerium prominent gemacht werden. Als neutrale Instanz zwischen den Betroffenen und dem Staat empfiehlt Trabert, eine entsprechende Clearingstelle einzurichten.
Diversität in der Versorgungsforschung
Wie kann die bereits hervorragend funktionierende Arbeit von Initiativen, wie sie u. a. hier zum 2. DIVERSITY IN HEALTH CONGRESS vorgestellt wurden, standardisiert gesundheitssystemfähig gemacht werden? Wie können die diversen Bedarfe aller Patient:innen sowie die sektoren- und fachübergreifenden Aufgaben und Abläufe aller beteiligten Versorgenden sowohl wirkungsvoll und flexibel als auch handhabbar und ressourcenentsprechend in der Regelversorgung abgebildet werden?
Um sich dieser komplexen Fragestellung nähern zu können, werden konsentierte Versorgungsziele und ein objektiver Überblick zum bundesweiten Ist-Zustand benötigt – als Fundament für zielführende Weiterentwicklungen und Änderungen. Für eine Ist-Analyse, betont Weinhold, benötigt die Forschung unbedingt systematisch erhobene und bereitgestellte Informationen. Die enorme Bedeutung strukturierter Gesundheitsdaten erläuterte sie anhand eines Gutachtens, das am WIG2 Institut zur Erreichbarkeit und Barrierefreiheit in Ambulanzen am Beispiel haus- und augenärztlicher Praxen in Deutschland erstellt wurde. „Die Datenlage war sehr dünn“, so Weinhold. Für das Jahr 2018 konnten beispielsweise nur Daten – u. a. zur Verfügbarkeit von Behindertenparkplätzen und Orientierungshilfen für Sehbehinderte – analysiert werden, die aus nicht standardisierten, freiwilligen Selbstauskünften von Praxen stammen. Um das zu ändern, erfolgte 2019 die Einführung von gesetzlichen Regulierungen zur standardisierten Abfrage von Praxen und die Schaffung von Richtlinien zur Informationspflicht über die Websites der kassenärztlichen Vereinigung. Dort stehen die Daten zur Barrierefreiheit in Praxen jedoch bisher noch nicht wie gefordert systematisiert abrufbar zur Verfügung. Durch die Vereinbarung bundeseinheitlicher Standards zur Barrierefreiheit wurden jedoch gemeinsame Versorgungsziele definiert. Damit ist ein erster Meilenstein zur Sicherstellung eines gleichberechtigten Zugangs erreicht.
Neben Evidenz und systemischen Untersuchungen wünscht sich Günther von der Versorgungsforschung Partizipation mit den marginalisierten Gruppen, um deren tatsächlichen Bedarfe erschließen zu können. Ein Punkt von Beckebans zielt während ihres Vortrags zum diversitätsorientierten Einsatz von Digitalen Gesundheitsanwendungen (DiGA) in die gleiche Richtung. Sie hinterfragt, ob bei der Zulassung von DiGA als Kassenleistung die individuellen Erfahrungsberichte von Patient:innen ausreichend in die Entscheidung einbezogen werden.
Digital Health für mehr Vielfalt
Seit April 2021 können Digitale Gesundheitsanwendungen (DiGA) auf Rezept verschrieben werden, wenn sie als solche zugelassen sind. Aus Sicht von Franziska Beckebans (Bereichsleiterin Kundenmanagement und Versorgung, SBK Siemens-Betriebskrankenkasse) haben sie großes Potenzial zur wirkungsvollen Unterstützung der Regelversorgung. An der Zulassung von DiGA und dem dafür nötigen Verfahren zum wissenschaftlichen Nachweis eines positiven Versorgungseffekts markiert sie jedoch einige Stellen, die für mehr Diversität im Gesundheitswesen weitergedacht werden sollten. Aufgrund aktueller Regularien ist es für DiGA-Hersteller z. B. problematisch einen Nutzen für kleine Studienpopulationen während der Erprobungsphase datenbasiert zu belegen. Folglich werden marginalisierte Gruppen von der Verschreibung auf Rezept oft ausgeschlossen. Davon sind laut Beckebans z. B. Erkrankte über 65 und unter 18 Jahren im Bereich Psychiatrie betroffen. Außerdem schlägt sie vor, Patient-reported Outcome Measures (PROM) in der Nachweisführung stärker einzubeziehen, um den persönlichen Mehrwert einer DiGA für diverse Patient:innen besser berücksichtigen zu können. Im DiGA-Verzeichnis am BfArM sieht SBK eine vertane Chance für mehr Vielfalt durch mangelnde Transparenz – denn es fehlen strukturiert aufbereitete Informationen darüber, ob eine DiGA mit individuell einstellbaren Settings auf vielfältige Bedürfnisse zugeschnitten werden kann. Verfügbare Daten zur Diversität sind für Patient:innen zur persönlichen Eignungsprüfung einer DiGA sowie für GKV-Mitarbeiter:innen zur bedarfsgerechten Beratung jedoch unerlässlich.
Im Wirtschaftssektor Womens Health wird bereits europaweit von Startups das Ziel verfolgt, die gesundheitlichen biologischen Bedürfnisse von Frauen zu versorgen. Dieser Bereich befasst sich mit der Entwicklung von Gesundheitssoftware und technologiebasierten Produkten, die Frauen präventiv, z. B. während der Menopause, aber auch therapiebegleitend, z. B. bei Krebs oder Herzerkrankungen, unterstützen. Besbes gab einen Überblick über junge Womens Health-Unternehmen in Europa und beschrieb Leitlinien zur Gründung und Führung.
Im Anschluss an Besbes Vortrag wurden zwei digitale Lösungen für Frauen vorgestellt – Eirini Rapti (Co-Founder & CEO) (o. li.) vom Startup Inne präsentierte ein umfassendes, hormonbasierte Gesundheitsabo für Frauen in allen Lebensphasen und Charlotte Kirchhoff (Supervisorin & Coach) (u. re.) einen digitalen Gesundheitsbegleiter bei Vaginismus aus dem Hause HelloBetter. Darüber hinaus erläuterte Anke Schöttler (Gründerin) (o. re.) das Konzept der von ihr initiierten EiS-App, die benachteiligten Kindern mit Symbolen und Gebärden beim Erlernen und Üben von Sprachen hilft. Zanadio ist eine Digitale Gesundheitsanwendung für Adipositas-Patient:innen. Deren Entwicklung und Funktionsweisen stellte Dr. Nora Mehl (Co-Founder & CSO Aidhere) (u. li.) vor.
Prävention und Nachhaltigkeit
Die Präsentationsrunde der vier digitalen Anwendungen mündete in eine gemeinsame Diskussion mit dem Publikum darüber, wie entscheidend es ist z. B. Kinder mit hohem Adipositas-Risiko und deren Familien bereits vorbeugend zu unterstützen, zu informieren und für die Thematik zu sensibilisieren. „This is, where the Journey begins“, fasste Besbes treffend zusammen. Auch das Gesundheitsprojekt MiMi setzt sich mit seinen vielfältigen Programmen an erster Stelle für Prävention und Selbsthilfe ein. Durch gezielte Schulungen von Migrant:innen, betonte Salman, kann Topwissen in den Communitys gebracht und Gesundheit dauerhaft gefördert werden – für eine nachhaltig gesunde und damit leistungsfähige Gesellschaft.
Die dauerhaft wertvolle Umgestaltung des Gesundheitswesens hin zu mehr Vielfalt und Gleichwertigkeit fußt somit einerseits auf der gezielten, diversitätssensiblen Information und Bildung aller Betroffenen und Gesundheitsprofessionellen. Auf der anderen Seite müssen die vielfältigen Bedürfnisse unserer heterogenen Gesellschaft berücksichtigt werden, um jede:n gleichwürdig, inklusiv, bedarfsorientiert und ressourcenoptimiert in unserem Gesundheitssystem versorgen zu können.

Den Livestream des ersten und zweiten Kongresstages können Sie auf dem YouTube-Kanal von INNO3 nachverfolgen.

_____________________________
Eine Übersicht aller Newsmeldungen finden Sie in unserem Archiv.